深夜急诊,一位57岁男子的求救
深夜的急诊室,一位57岁男性患者快步走进来,脸色苍白,额头渗出汗珠,呼吸急促。他坐到诊床上,焦急地对医生说:
“医生,我胸口好闷,好像压了一块大石头,疼得厉害!”
这是典型的胸痛表现,急诊医生立刻警觉,毫不犹豫地安排了一份心电图检查(ECG)。
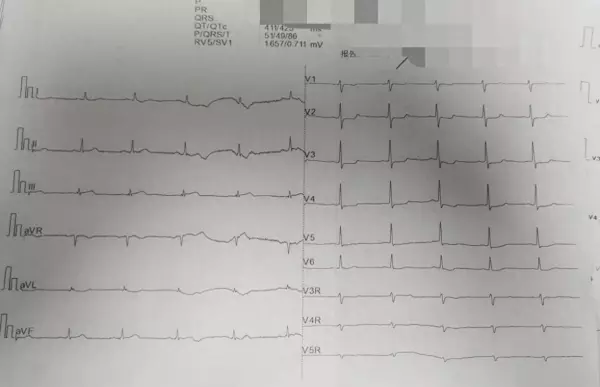
第一份心电图
几分钟后,首份心电图出炉:
✅III导联ST段轻微抬高
✅V2-V4胸前导联ST段压低
这其实已经是下壁心肌梗死(STEMI,下壁心梗)的早期信号!但由于ST抬高幅度不大,而ST压低未被充分重视,医生一时未能高度警觉,认为可能是缺血表现,决定继续观察。
患者被安置在抢救室,给予氧气吸入、阿司匹林和氯吡格雷等抗血小板药物,同时进行进一步的观察和血液检查。
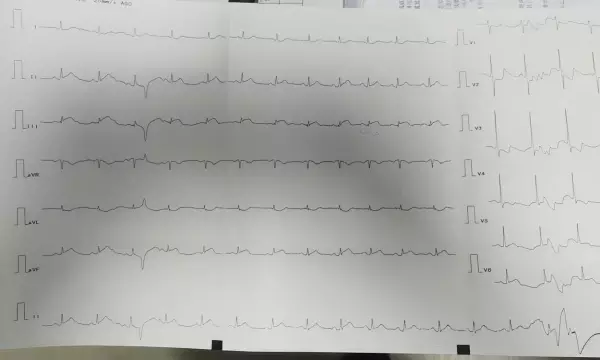
第二份心电图
15分钟后复查,心梗已越来越明显!
然而,时间一分一秒过去,患者胸痛仍未缓解。医生果断决定复查心电图。
第二份心电图出来后,所有人都惊出一身冷汗——
III、aVF导联ST段抬高明显增加!
V2-V4胸导联ST段压低更明显!
这是典型的急性下壁心肌梗死(下壁STEMI)!
这时,医生毫不犹豫,立即联系导管室,启动急诊冠脉介入手术(PCI)。
紧急介入,挽救濒临坏死的心肌!
患者被迅速送往导管室,冠脉造影显示:右冠状动脉(RCA)近端严重狭窄并闭塞,这正是导致下壁心梗的罪魁祸首!介入团队立刻进行导丝疏通、球囊扩张,并植入支架,成功开通血管!
手术后,患者胸痛缓解,心电图ST段也开始回落,转入CCU(冠心病监护病房)进行后续治疗。
经验与教训:如何避免再次遗漏下壁心梗?
这次病例中,第一份心电图已经发出了“警告”,但因ST段抬高幅度不明显,未能被及时识别。值得深思的是,如何避免类似的误判?
✅1. 牢记下壁心梗的心电图特点!
•III、aVF导联ST段抬高,是下壁梗死的直接表现
•V2-V4导联ST段压低,提示镜像改变,意味着下壁心梗已经在发展
• 如果ST抬高不明显,但V2-V4导联ST压低显著,要高度怀疑下壁心梗!
✅2. 看到胸导st段压低,警惕后壁受累!
• 下壁心梗常合并后壁心肌梗死,胸导联的ST压低可能是后壁的镜像改变。
•加测V7-V9导联,可更清晰识别后壁心梗!
✅3. 动态复查心电图,时间就是心肌!
•心肌梗死是动态发展的,有些患者早期ST抬高不明显,但随着病情进展会越来越突出。
•如果患者症状未缓解,务必每10-15分钟复查心电图!
✅4. 胸痛患者,警惕右冠状动脉梗死!
•右冠状动脉(RCA)供应下壁、右心室,所以下壁心梗可能伴随右室梗死,可加测V4R导联以确认。
•右室心梗禁用硝酸酯类药物(如硝酸甘油)!避免加重低血压!

结语:每一份心电图,都可能隐藏“求救信号”!
急诊科的每一例胸痛病例,都可能是一次生死竞速。而心电图,是医生最重要的武器之一!
这次病例告诉我们:别忽略早期心电图的细微变化,及时复查,时间就是心肌,时间就是生命!
如果当时医生更早识别出第一张心电图的信号,或许可以提前15分钟启动手术,更早抢救患者的心肌。虽然结果是好的,但这个教训值得每一位急诊医生深思!

